| Introducción |
La anafilaxia es una reacción de hipersensibilidad sistémica grave que suele tener un inicio rápido y puede causar la muerte. El pronóstico general es bueno, con una tasa de mortalidad en la población general <1 por millón por año.
Los desencadenantes más comunes son los alimentos, las drogas y el veneno. El diagnóstico es admitido si hay exposición a un desencadenante conocido; sin embargo, hasta en un 30 % de los casos, puede no haber una etiología evidente (anafilaxia 'idiopática' o 'espontánea').
Este cuadro tiene un diagnóstico clínico pero ningún síntoma es específico. Se caracteriza clínicamente por:
• Inicio repentino con rápida progresión.
• Problemas de las vías respiratorias y/o respiración y/o circulación (ABC).
• Cambios en la piel y/o mucosas (urticaria, enrojecimiento o angioedema).
Muchos pacientes con anafilaxia no reciben el tratamiento correcto debido a que no reconocen el cuadro. El objetivo de este artículo es brindar un resumen de la última guía actualizada del Consejo de Resucitación del Reino Unido (2021).
| La importancia del posicionamiento adecuado en el tratamiento de la sospecha de anafilaxia |
La postura correcta es esencial. Los cambios de supino a de pie se asocian con colapso cardiovascular y muerte durante la anafilaxia, debido a una reducción en el retorno venoso y la consiguiente reducción del llenado y la perfusión del miocardio. Es importante la posición en decúbito, con o sin las piernas levantadas, para maximizar el retorno venoso. En los casos en que los síntomas afectan predominantemente las vías respiratorias o la respiración, el paciente puede preferir estar semi acostado, nuevamente con o sin las piernas levantadas.
| Énfasis en el uso de adrenalina IM en el tratamiento inicial de la anafilaxia |
La adrenalina IM es el tratamiento de primera línea (Fig. 1) y los retrasos en la administración se asocian con resultados más graves y posiblemente con la muerte. La anafilaxia fatal es rara pero también muy impredecible, por lo que todos los casos deben tratarse como potencialmente mortales.
En aproximadamente el 10% de los casos, los problemas ABC persisten a pesar de una dosis de adrenalina IM, pero la mayoría responde a una segunda o tercera dosis.
Hasta el 5 % de los casos presentan anafilaxia bifásica, en la que las características ABC inicialmente se resuelven pero luego reaparecen varias horas más tarde en ausencia de una mayor exposición al alérgeno.
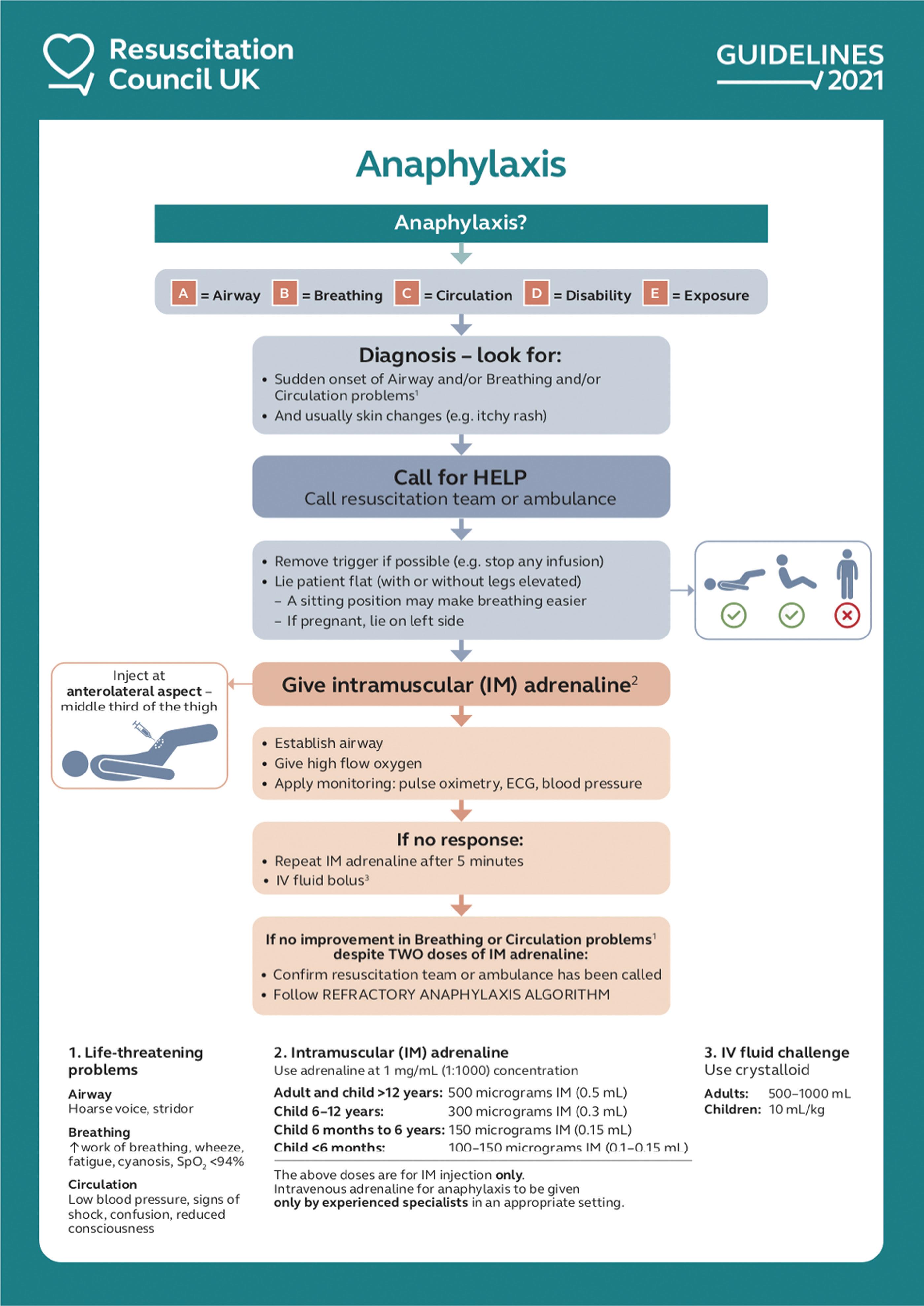
Fig. 1 Tratamiento inicial de la anafilaxia. Reproducido con permiso de Resuscitation Council UK. IM = intramuscular; IV = intravenoso; SpO2 = saturación de oxígeno.
| Los antihistamínicos se consideran una intervención de tercera línea y no deben usarse para tratar problemas ABC |
No existe evidencia científica sólida que respalde el uso de antihistamínicos en el tratamiento inicial de la anafilaxia, y no conducen a la resolución de las características respiratorias o cardiovasculares como la adrenalina, ni mejoran la supervivencia.
El uso de los antihistamínicos tiene como función la de tratar los síntomas de la piel (como urticaria o angioedema) que pueden ocurrir como parte de la anafilaxia, una vez que se han resuelto las características ABC. Los antihistamínicos no sedantes (por ej., cetirizina) son de elección ya que los de primera generación (como la clorfenamina) pueden causar sedación y, si se administran rápidamente en bolo intravenoso, pueden precipitar hipotensión.
| Los corticosteroides (por ejemplo, hidrocortisona) ya no se recomiendan para el tratamiento de emergencia de rutina de la anafilaxia |
Se desaconseja el uso rutinario de corticoesteroides. Su uso se asocia con un aumento de la morbilidad incluso después de corregir la gravedad de la reacción. Al igual que los antihistamínicos, los esteroides se administran con mucha más frecuencia que la adrenalina, lo que genera preocupación en la postergación del tratamiento adecuado ya que no existe evidencia de que disminuyan las reacciones severas o prevengan respuestas bifásicas.
Es importante señalar que existen escenarios específicos en los que los corticosteroides pueden ser beneficiosos: primero, la anafilaxia que ocurre en el contexto de un asma mal controlada; y segundo, en casos de anafilaxia refractaria (definida como la persistencia de las características ABC a pesar de dos dosis apropiadas de adrenalina). En estos casos, el balance de riesgos y beneficios es diferente y, dada la incertidumbre en la evidencia, los corticosteroides pueden ser productivos pero no deben retrasar ni reemplazar las dosis adecuadas de adrenalina cuando se trata la anafilaxia.
| Tratamiento de la anafilaxia refractaria (Fig. 2) |
Se define como la anafilaxia que requiere tratamiento continuo, debido a síntomas respiratorios o cardiovasculares persistentes, a pesar de dos dosis de adrenalina IM (aunque la mayoría responde a tres).
La fisiopatología de la anafilaxia refractaria es probablemente debida a la liberación continua de mediadores inflamatorios, adrenalina circulante insuficiente (generalmente debido a una dosificación subóptima, volumen de sangre circulante reducido o, con menos frecuencia, taquifilaxia). La extravasación de plasma equivalente a un tercio del volumen de sangre circulante puede ocurrir en cuestión de minutos en reacciones graves, y el retorno venoso puede verse afectado incluso en aquellos sin compromiso hemodinámico clínicamente evidente
La infusión de líquidos por vía intravenosa es crucial para tratar el shock y proporcionar un volumen circulante suficiente para mantener el gasto cardíaco y administrar adrenalina a nivel tisular.
El riesgo de efectos adversos debido a la adrenalina IV es mucho mayor que con la administración IM. Las dosis excesivas pueden provocar taquiarritmias, hipotensión grave, infarto de miocardio, accidente cerebrovascular y muerte. Por lo tanto, esta vía de infusión debe usarse por profesionales capacitados en el entorno adecuado.

Fig 2. Tratamiento de la anafilaxia refractaria. Reproducido con permiso de Resuscitation Council UK. ELA = soporte vital avanzado; PA = presión arterial; RCP = reanimación cardiopulmonar; ECG = electrocardiografía; FC = frecuencia cardíaca; IO = intraóseo; IV = intravenoso; SpO2 = saturación de oxígeno.
| Medición de triptasa de mastocitos |
Hay varios diagnósticos diferenciales de anafilaxia, y la medición de una triptasa de mastocitos elevada puede ser muy útil para respaldar el diagnóstico sobre otras alternativas. A pesar de esto, no es útil en el reconocimiento inicial del cuadro.
Idealmente se deben tomar tres muestras: la primera tan pronto como sea posible (sin demorar el tratamiento), la segunda 1 a 2 horas (pero no más de 4 horas) después del inicio de los síntomas y una tercera al menos 24 horas después de la resolución completa.
| Guía con respecto a la duración de la observación después de la anafilaxia y el momento del alta |
Los pacientes que han sido tratados por sospecha de anafilaxia deben ser observados en un área clínica con instalaciones para tratar problemas ABC que amenazan la vida, ya que algunos experimentan más síntomas después de la resolución.
Las reacciones bifásicas pueden ocurrir muchas horas después de la reacción inicial; los estudios publicados informan una mediana de 12 horas. Los pacientes mayores de 16 años deben ser observados durante 6 a 12 horas después de la aparición de los síntomas iniciales, aunque la evidencia más reciente sugiere que este tiempo debería prolongarse.
Todos los pacientes deben ser revisados por un médico experimentado y ser dados de alta con asesoramiento sobre los síntomas de la anafilaxia y qué hacer si se produce nuevamente, recibir dos autoinyectores de adrenalina o disponer de repuestos si se han utilizado, admitir una demostración de cómo usar los autoinyectores y otorgarles un plan de acción o tratamiento de emergencia por escrito.
| Conclusiones |
El uso de adrenalina en el tratamiento inicial de la anafilaxia está universalmente aceptado. La nueva guía enfatiza aún más la importancia de su uso y la necesidad de evitar intervenciones que puedan retrasar la administración adecuada y apropiada de este fármaco.
Los antihistamínicos se pueden usar como tratamiento de tercera línea para reducir la afectación de la piel, pero solo después de un tratamiento exitoso de las características ABC.
Los corticosteroides no son útiles y la evidencia emergente sugiere que podrían empeorar los resultados cuando se usan de forma rutinaria; por lo tanto, su aplicación se limita al tratamiento de la anafilaxia en el contexto del asma mal controlada y la anafilaxia refractaria.
Hay un nuevo algoritmo de tratamiento para la anafilaxia refractaria, que proporciona una referencia fácil para los entornos en los que esto puede ocurrir.
Finalmente, hay consejos más matizados con respecto a la observación después de la anafilaxia, que tiene en cuenta los factores de riesgo y las circunstancias en las que se pueden experimentar síntomas tardíos o recurrentes.

