ALERGIA ALIMENTARIA
Es un tipo de respuesta inmunitaria desencadenada por el consumo de huevos, maní, leche, mariscos u otro tipo específico de alimento.
Muchas personas tienen intolerancia a los alimentos. Este término generalmente se refiere a acidez, cólicos, dolor de estómago o diarrea que pueden ocurrir después de comer alimentos como:
- Productos del maíz
- Leche de vaca y productos lácteos (generalmente debido a la intolerancia a la lactosa)
- Trigo y otros granos que contienen gluten (intolerancia al gluten o celiaquía)
Una verdadera alergia a un alimento es mucho menos común.
Normalmente, la respuesta inmunitaria del cuerpo lo protege contra sustancias potencialmente nocivas, como bacterias y virus. También reacciona con sustancias extrañas llamadas alérgenos. Estas sustancias son normalmente inofensivas y no causan problemas en la mayoría de las personas.

En una persona con alergia alimentaria, la respuesta inmunitaria es hipersensible. Cuando reconoce un alérgeno, el sistema inmunitario dispara su respuesta. Los químicos como las histaminas son liberadas. Estos químicos causan síntomas de alergia.
Cualquier alimento puede causar una reacción alérgica. Las alergias alimentarias más comunes son a:
- Los huevos (principalmente niños)
- El pescado (niños mayores y adultos)
- La leche (personas de todas las edades)
- Los maníes (personas de todas las edades)
- Los mariscos, como camarón, cangrejo y langosta (personas de todas las edades)
- La soya o soja (principalmente niños)
- Las nueces de árbol (personas de todas las edades)
- El trigo (principalmente niños)
En pocos casos, los aditivos alimentarios, como colorantes, espesantes o conservantes pueden causar una alergia alimentaria o reacción de intolerancia.
Algunas personas tienen una alergia oral. Este es un síndrome tipo alergia que afecta la boca y la lengua después de comer ciertas frutas y verduras frescas:
- Los melones, las manzanas, los duraznos, la piña y otros alimentos que contienen proteínas que son similares a ciertos pólenes.
- La reacción ocurre con mayor frecuencia cuando los alimentos se comen crudos. La gravedad de la reacción depende de la cantidad de alimento que se consuma. Si el alimento se cocina, no hay reacción.
- A diferencia de las verdaderas alergias alimentarias, las personas con síndrome de alergia oral pocas veces desarrollan reacciones alérgicas graves como la anafilaxia.
Los síntomas usualmente empiezan dentro de 2 horas después de comer. A veces, los síntomas comienzan un tiempo más largo después de consumir el alimento.
Los elementos clave de una alergia alimentaria incluyen urticaria, una voz ronca y sibilancia.
Otros síntomas que se pueden presentar incluyen:
- Hinchazón (angioedema), especialmente de los párpados, la cara, los labios y la lengua
- Dificultad para tragar o respirar debido a la hinchazón de la garganta
- Picazón de la boca, la garganta, los ojos, la piel o cualquier otra área
- Mareos, aturdimiento, desmayo o sensación de muerte inminente
- Congestión nasal, goteo nasal
- Calambres estomacales, diarrea, náuseas o vómito
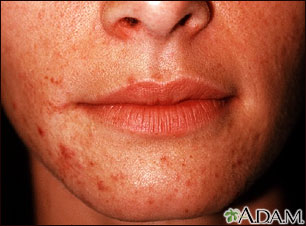
Síntomas del síndrome de alergia bucal (oral):
- Picazón en los labios, la lengua y la garganta
- Hinchazón de los labios (algunas veces)
Las reacciones alérgicas graves pueden suceder inmediatamente o dentro de dos horas después de comer. Esto se denomina anafilaxia y puede ser potencialmente mortal. Además de los síntomas anteriores, usted puede tener presión arterial baja o falta de aliento debido al estrechamiento de las vías respiratorias.
Algunas veces, se emplean pruebas cutáneas o exámenes de sangre para confirmar que usted tiene una alergia. Una prueba doble ciego con exposición al alimento es una forma de diagnosticar las verdaderas alergias alimentarias. Durante este examen, usted y su proveedor de atención médica no sabrán lo que usted está comiendo. Esto no se realiza comúnmente.
Con las dietas de eliminación, usted evita el alimento sospechoso hasta que desaparezcan los síntomas. Luego, comienza a ingerir el alimento de nuevo para observar si presenta una reacción. Esto se hace solo para sensibilidades a los alimentos o reacciones leves. Si un alimento ha causado síntomas graves en el pasado, esto no debería intentarse.
En la prueba de provocación (prueba de exposición), usted ingiere una pequeña cantidad del alimento sospechoso bajo supervisión médica. Este tipo de examen puede ocasionar reacciones alérgicas graves. Esta prueba solo debe ser realizada por un proveedor capacitado. Generalmente, esta prueba se realiza cuando hay duda acerca de si hay o no una alergia alimentaria.
Nunca trate de causar una reacción ni de volver a consumir un alimento por cuenta propia. Estas pruebas solo se deben llevar a cabo con la dirección de un proveedor, especialmente si la reacción inicial fue grave.
Si sospecha que usted o su hijo tienen alergia a un alimento, consulte a un especialista en alergias (alergólogo).
El tratamiento puede incluir cualquiera de los siguientes:
- Evitar el alimento (este es el tratamiento más efectivo).
- Desensibilización, durante la cual usted come una pequeña cantidad del alimento cada día. Esto debe hacerse bajo la supervisión de un alergólogo.
- Omalizumab (Xolair), una inyección cada 2 a 4 semanas para disminuir la sensibilidad a las alergias alimentarias.
Otros tratamientos, que incluyen inyecciones contra las alergias y probióticos, no han demostrado ayudar con las alergias alimentarias. Sin embargo, algunas personas que sus síntomas alérgicos orales mejoran después de recibir inyecciones para la alergia.
Si su hijo tiene un problema con la fórmula de leche de vaca, su proveedor puede sugerirle que pruebe una fórmula de leche a base de soja (soya) o algo llamado fórmula elemental, si está disponible.
Si tiene síntomas únicamente en una zona de su cuerpo, por ejemplo, una roncha en su mentón después de comer el alimento, es posible que no requiera ningún tratamiento. Los síntomas probablemente desaparecerán en poco tiempo. Los antihistamínicos pueden aliviar la molestia. Las cremas balsámicas para la piel pueden brindar algún alivio.
Si desarrolla algún tipo de alergia grave o en todo el cuerpo (incluso urticaria) después de comer un alimento, usted debería aprender cómo usar epinefrina inyectable o intranasal. Usted debería tener dos dispositivos de epinefrina consigo en todo momento.
- Use la la epinefrina.
- Luego acuda de inmediato al hospital o sala de emergencias más cercana, preferiblemente en ambulancia.
- Si desarrolla síntomas de alergia graves o anafilaxia, llame al 911 o al número de emergencia local.
Los siguientes grupos pueden proveer información sobre las alergias alimentarias:
- American Academy of Allergy Asthma and Immunology -- www.aaaai.org/Conditions-Treatments/Allergies/Food-Allergy
- Food Allergy Research and Education (FARE) -- www.foodallergy.org
- National Institute of Allergy and Infectious Diseases -- www.niaid.nih.gov/diseases-conditions/food-allergy
Las alergias al maní, semillas, y mariscos tienden a durar para toda la vida.

Evitar los alimentos desencadenantes puede ser fácil si el alimento no es común o es fácil de identificar. Al comer fuera de casa, haga preguntas detalladas acerca de la comida que le sirvan. Al comprar comida, lea los ingredientes en el empaque con cuidado.
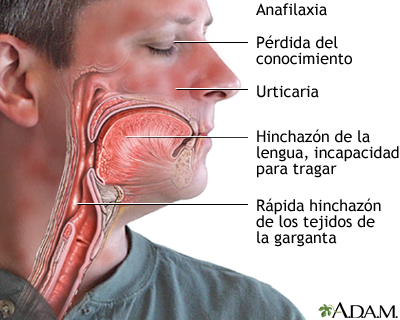
La anafilaxia es una reacción alérgica generalizada y grave que es potencialmente mortal. Las personas en riesgo para anafilaxia deberían llevar epinefrina consigo en todo momento.
Aunque las personas que sufren del síndrome de alergia oral pueden sufrir una reacción anafiláctica en casos poco frecuentes, deben preguntarle a su proveedor si necesitan llevar consigo epinefrina.
Las alergias alimentarias pueden desencadenar o empeorar el asma, el eccema u otros trastornos.
Pasos a seguir cuando ocurre una reacción alérgica a los alimentos:
- Llame al 911 o al número local de emergencias si sufre cualquier reacción grave o generalizada en el cuerpo, particularmente sibilancias o dificultad respiratoria, después de consumir cualquier alimento.
- Si su proveedor le ha recetado epinefrina para contrarrestar las reacciones graves, úsela lo más pronto posible, incluso ANTES de llamar al 911. Cuanto más rápido use la epinefrina, mejor.
- Cualquier persona que haya tenido una reacción alérgica a un alimento debe ser vista por un alergólogo.
No hay una forma conocida de prevenir las alergias alimentarias.
Evitar el maní en la niñez no evita y puede promover el desarrollo de alergia al mismo. Los proveedores ahora recomiendan introducir alimentos que contengan maní a los niños, lo que puede prevenir alergia al maní. También hay evidencia que incorporar huevos a los 12 meses de edad puede prevenir la alergia a los huevos.
Una vez que se ha desarrollado una alergia, el hecho de evitar con cuidado el alimento causal generalmente previene problemas posteriores.
Alergia por alimentos; Alergia a los alimentos - maní; Alergia a los alimentos - soya; Alergia a los alimentos - pescado; Alergia a los alimentos - mariscos; Alergia a los alimentos - huevos; Alergia a los alimentos - leche
